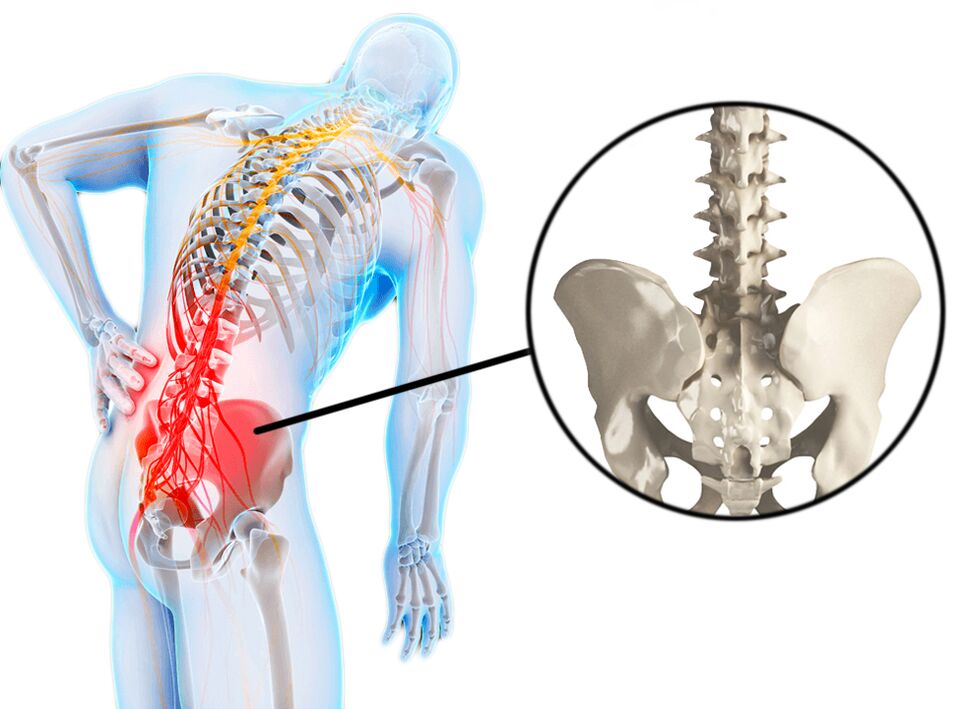
A dor lumbar adoita denominarse lumbago ou lumbodynia. O lumbago ou "lumbago" é un ataque de dor lumbar aguda que adoita estar asociado con hipotermia e esforzo. O lumbago ocorre en moitas persoas e adoita ser a causa de incapacidade temporal. Moitas veces, as lesións deportivas ou as escordaduras poden ser a causa do lumbago, pero ás veces o factor que provoca a aparición da dor segue sendo descoñecido. A lumbago caracterízase por unha dor que non irradia nas pernas. A dor lumbar (lumbago) pode ser aguda e progresar gradualmente durante o día. Moitas veces hai rixidez pola mañá e gradualmente. transforma A rixidez nunha síndrome de dor É posible a curvatura da columna (escoliose antalxica) por calambres musculares A propia dor pode deberse a calambres musculares, que á súa vez están relacionados con outras causas. Poden ser sobrecarga ou escordadura, deportes. lesións, hernias discales, espondiloartrosis (espondilose), enfermidade renal (infección ou pedras nos riles). Ás veces, o paciente determina con precisión a relación causa-efecto da aparición de malestar co esforzo e a hipotermia, pero moitas veces a dor ocorre sen razón aparente. Ás veces, a dor nas costas tamén pode ocorrer despois de estornudar, agacharse ou usar zapatos. Isto pode ser causado por enfermidades deformantes da columna vertebral, comoB. escoliose, pódese aliviar.
En contraste co lumbago, o termo lumbodynia non significa dor aguda, senón dor subaguda ou crónica. Normalmente, a dor lumbodynia ocorre gradualmente durante varios días. A dor tamén pode aparecer nas horas da mañá e diminuír coa actividade física. Lumbodynia caracterízase por un aumento da dor con estrés estático prolongado (sentado, postura incómoda). Tamén é característico da lumbodynia que a dor se alivie ao deitarse nunha determinada posición. Os pacientes con lumbodynia teñen dificultades para realizar actividades rutineiras como lavar ou calzarse debido aos espasmos musculares. Debido á enfermidade, o volume de movemento do tronco diminúe (inclinándose cara adiante ou, en menor medida, inclinado de lado ou extensión). Debido á síndrome de dor, o paciente moitas veces ten que cambiar de posición cando está sentado ou de pé. En contraste co lumbago, o espasmo muscular é menos pronunciado e normalmente non cobre toda a parte inferior das costas, e moitas veces hai sinais de prevalencia unilateral de espasmos.
Causas da dor nas costas
A dor nas costas é un síntoma. As causas máis comúns de dor nas costas son as enfermidades (lesións) dos músculos, ósos e discos intervertebrais. De cando en vezDor nas costaspode ser causada por enfermidades da cavidade abdominal, pelve e peito. Tal dor chámase dor reflectida. Enfermidades do abdome (por exemplo, apendicite), aneurisma aórtico, enfermidades dos riles (urolitiasis, inflamación dos riles, cistite), infeccións dos órganos pélvicos, ovarios - todas estas enfermidades poden manifestarse.Dor nas costas. . . Incluso un embarazo normal pode provocar dor lumbar debido a escordaduras na zona pélvica, calambres musculares debido ao estrés e irritación dos nervios.
Máis frecuentementeDor nas costasestá asociada ás seguintes enfermidades:
- Compresión da raíz nerviosa que causa síntomas ciáticos e que é máis comúnmente causada por unha hernia discal. Como regra xeral, cando a raíz nerviosa está comprimida, a dor é aguda, ten unha radiación e un trastorno sensorial na zona de inervación da raíz nerviosa. Unha hernia de disco ocorre principalmente como resultado da dexeneración do disco. Hai un abultamento da parte xelatinosa do disco intervertebral desde a cavidade central e presión sobre as raíces nerviosas. A partir dos 30 anos comezan os procesos dexenerativos nos discos intervertebrais. Pero a presenza dunha hernia non sempre afecta ás estruturas nerviosas.
- Espondilose - os cambios dexenerativos ocorren nas propias vértebras, aparecen crecementos óseos (osteofitos), que poden afectar os nervios veciños, causando dor.
- A estenose da columna pode ocorrer como resultado de cambios dexenerativos na columna vertebral (espondilose e osteocondrose). Un paciente con estenose da columna lumbar pode experimentar dor lumbar que se estende a ambas as pernas. A dor lumbar pode ocorrer como resultado de estar de pé ou camiñar.
- Síndrome da cauda equina. Esta é unha emerxencia médica. A síndrome da cauda equina prodúcese como resultado da compresión dos elementos da cauda equina (parte terminal da medula espiñal). Un paciente con síndrome de cauda equina pode experimentar dor e alteración da función intestinal e da vexiga (incontinencia urinaria e atonía). Esta síndrome require unha cirurxía de emerxencia.
- Síndromes de dor como a síndrome de dor miofascial ou a fibromialxia. A síndrome de dor miofascial caracterízase por dor e dor en certos puntos (puntos gatillo), unha diminución do volume de movemento muscular nas áreas dolorosas. A síndrome da dor redúcese relaxando os músculos das áreas dolorosas. Coa fibromialxia, a dor e dores e dores ocorren en todo o corpo. A fibromialxia non se caracteriza por opresión e dor muscular.
- As infeccións óseas (osteomielite) da columna vertebral raramente son a causa da enfermidade.
- As enfermidades inflamatorias non infecciosas da columna (espondilite anquilosante) poden causar rixidez e dor na columna (incluída a parte baixa das costas), que é especialmente peor pola mañá.
- Os tumores, principalmente metástases do cancro, poden ser causa de queixas lumbares.
- A inflamación dos nervios e os correspondentes síntomas de dor (no peito ou na zona lumbar) poden resultar de danos nos propios nervios (por exemplo, con zóster)
- Dada a gran variedade de causas dos síntomas, como a lumbalgia aguda ou subaguda, é moi importante avaliar completamente o paciente e realizar todos os procedementos diagnósticos necesarios.
Síntomas
A dor na rexión lumbosacra é o principal síntoma de lumbago, lumbodynia, lumboisalxia.
- A dor pode irradiarse cara á parte frontal, lateral ou traseira da perna (iscalxia lumbar) ou só localizarse na rexión lumbar (lumbago, lumbodynia).
- A sensación de que che doe a parte inferior das costas pode aumentar despois do esforzo.
- Ás veces, a dor pode empeorar pola noite ou cando está sentado durante moito tempo, como durante un longo camiño.
- Quizais a presenza de entumecimiento e debilidade nesa parte da perna que está na zona de inervación do nervio comprimido.
Para un diagnóstico e tratamento oportunos, unha serie de criterios (síntomas) merecen unha atención especial:
- Un historial recente de lesións, como unha caída desde unha gran altura, un accidente de tráfico ou incidente similar.
- A presenza de lesións leves en pacientes maiores de 50 anos (por exemplo, caer desde unha altura baixa por esvarar e aterrar nas nádegas).
- Historia de uso a longo prazo de esteroides (por exemplo, pacientes con asma bronquial ou enfermidades reumatolóxicas).
- Calquera paciente con osteoporose (principalmente mulleres maiores).
- Calquera paciente maior de 70 anos: a esta idade existe un alto risco de padecer cancro, infeccións e enfermidades dos órganos abdominais que poden causar dor nas costas.
- Historia da oncoloxía
- A presenza de enfermidades infecciosas no pasado recente
- Temperatura superior a 100F (37, 7 °C)
- Uso de drogas: o consumo de drogas aumenta o risco de enfermidades infecciosas.
- A dor lumbar empeora en repouso: este tipo de dor adoita asociarse coa oncoloxía ou a infección, e esta dor tamén pode ocorrer coa espondilite anquilosante (espondilite).
- Perda de peso significativa (sen razón aparente).
- A presenza dunha disfunción aguda do nervio é un sinal de atención médica urxente. Por exemplo, esta é unha lesión ao andar, a disfunción do pé adoitan ser síntomas de lesión nerviosa aguda ou compresión. Tales síntomas poden requirir unha cirurxía neurocirúrxica de emerxencia.
- A disfunción intestinal ou da vexiga (tanto incontinencia como retención urinaria) pode ser un sinal dunha emerxencia médica.
- O fracaso do tratamento recomendado ou o aumento da dor tamén pode facer necesario buscar atención médica.
A presenza dalgún dos factores anteriores (síntomas) é un sinal para buscar atención médica dentro de 24 horas.
diagnóstico
A historia é importante para facer un diagnóstico preciso xa que varias condicións poden causar dor lumbar. O momento da aparición da dor, a asociación co esforzo físico, a presenza doutros síntomas como tose, aumento da temperatura, disfunción da vexiga ou dos intestinos, presenza de convulsións, etc. Realízase un exame físico: identificación de puntos de dor, a presenza de espasmos musculares, realízase un exame do estado neurolóxico. Se se sospeita de enfermidades da cavidade abdominal ou dos órganos pélvicos, realízase un exame (ecografía dos órganos abdominais, ecografía dos órganos pélvicos e pélvicos, análise de sangue de orina).
Se se exclúe a xénese somática da dor lumbar, pódense prescribir métodos de exame instrumental como raios X, TC ou resonancia magnética.
A radiografía é o primeiro método de exame e permite determinar a presenza de cambios no tecido óseo e signos indirectos de cambios nos discos intervertebrais.
A TC permite visualizar a presenza de varios cambios tanto no tecido óseo como en pedras brandas (especialmente con contraste).
A resonancia magnética é o método de investigación máis informativo que permite diagnosticar cambios morfolóxicos en varios tecidos.
A densitometría é necesaria se se sospeita de osteoporose (xeralmente en mulleres maiores de 50 anos)
EMG (ENMG) úsase para determinar a violación da condución do estímulo ao longo das fibras nerviosas.
As probas de laboratorio (análisis de sangue, análises de orina, bioquímica do sangue) prescríbense principalmente para descartar procesos inflamatorios no corpo.
Xestión da dor
Despois de diagnosticar e confirmar a xénese das vértebras con lumbago e lumbodynia, prescríbese un determinado tratamento para a dor lumbar.
No caso de dor aguda, é necesario un descanso de 1-2 días. O descanso na cama pode reducir a tensión muscular e os calambres. Na maioría dos casos, cando a síndrome de dor se debe a espasmos musculares, a síndrome de dor diminuirá nuns días sen tomar ningún medicamento só por descanso.
Medicación. Na síndrome da dor úsanse medicamentos do grupo de AINE. Os inhibidores da COX-2 teñen menos efectos secundarios, pero o uso a longo prazo destes medicamentos tamén conleva certos riscos. Dado que todas as drogas deste grupo teñen moitos efectos secundarios, o uso de drogas neste grupo debe ser de curta duración e baixo a supervisión obrigatoria dun médico.
Os relaxantes musculares pódense usar para aliviar os cólicos. Non obstante, o uso destas drogas só é eficaz para un espasmo.
Os esteroides pódense usar para tratar a dor, especialmente se hai signos de ciática. Non obstante, debido aos efectos secundarios pronunciados, o uso de esteroides debe ser selectivo e de curta duración.
Terapia manual. Esta técnica pode ser moi eficaz para os bloqueos musculares ou a subluxación das articulacións facetarias. A movilización dos segmentos motores pode reducir tanto os espasmos musculares como a dor lumbar.
Terapia física. Hai moitos procedementos de fisioterapia moderna que poden aliviar tanto a dor como a inflamación e mellorar a microcirculación (por exemplo, electroforese, crioterapia, terapia con láser, etc. ).
Terapia de exercicios. Non se recomenda o exercicio para a dor lumbar aguda. A terapia de movemento pódese engadir despois de reducir a síndrome da dor. Para a dor crónica, o exercicio pode ser moi efectivo para fortalecer o corsé muscular e mellorar a biomecánica da columna. Os exercicios só deben seleccionarse cun terapeuta de movemento, xa que os exercicios independentes adoitan provocar un aumento dos síntomas de dor. A terapia de exercicios sistemáticos, especialmente no caso de cambios dexenerativos na columna vertebral (osteocondrose, espondilose), pode manter a funcionalidade da columna e reducir significativamente o risco de síndromes de dor.


















































